昨年秋、DPC制度に参加する病院で義務化された持参薬の「EF統合ファイル」への出力について、「業務負担が増えた」と回答した病院が全体の97%と大多数に上ることが、全国自治体病院協議会(全自病)が行ったアンケート調査で分かった。全自病では、各職種の業務負担が増えただけでなく、システム変更の費用も発生しているとして、「人的・物的負担に対する評価を係数等で新設する」ことを国に要望した。【敦賀陽平】
持参薬をめぐっては、2014年度の診療報酬改定で、予定入院の患者が入院するきっかけとなった病気(入院契機傷病)の治療の際の使用が原則禁止された。やむを得ない事情で使用する場合は、カルテに理由を記載することも義務付けられた。
DPC制度では、傷病ごとの平均的な治療費を基に、包括点数として診療報酬が設定されている。このため、外来時に保険請求された薬剤を入院時に使用してしまうと、診療報酬と実際の費用が乖離する恐れがある。
厚生労働省は、一部に悪質なケースがあることを重く受け止め、14年度の改定から対策に本腰を入れた。そして16年度の改定に伴い、持参薬を使用した際のデータ提出のルールが厳しくなった。
改定前は、「様式1」(簡易版の退院サマリー)に持参薬の使用の有無を記録することになっていたが、昨年秋以降、投薬した薬の名前や使用量などを「EF統合ファイル」で報告することが義務付けられた。
■入院契機傷病での使用、改定後に大幅減
全自病では昨年11月15日-12月9日、DPC制度に参加している会員384病院を対象に調査を実施し、このうち189病院から有効回答を得た。電子カルテを導入している病院は全体の9割超を占めた。
予定入院の患者に対して、入院契機傷病の治療で持参薬を使用する病院の割合は、昨年春の改定の前後で大幅に減少している。
全自病が昨年10月時点の使用状況を調べたところ、自院で処方された薬剤を持ち込んだ患者に関しては、「使用しない」が72%に達し、前年同月から35ポイント上昇=グラフ=。また、他の医療機関の薬剤についても、「使用しない」は63%(前年同月比35ポイント増)を占めた。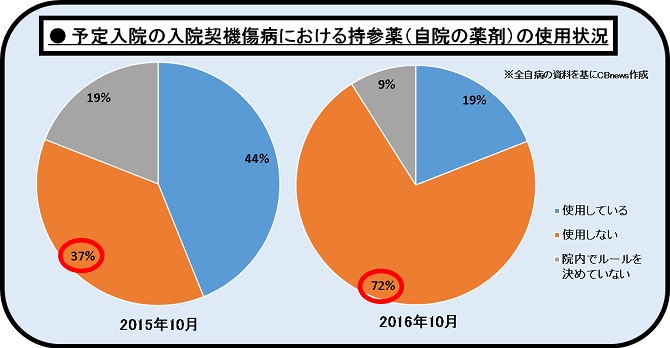
(残り968字 / 全1858字)
この記事は有料会員限定です。
有料会員になると続きをお読みいただけます。
【関連記事】




